 In Sardegna ancora si allevano animali a pascolo brado, in particolare maiali. La macellazione clandestina senza controllo sanitario e l’uso delle carni crude (per insaccati) o poco cotte (utilizzo immediato) contenenti larve incistate, sono la causa principale della trichinellosi (trichinosi). L’ingestione di carne parassitata cruda o poco cotta è l’unica modalità di contrarre l’infestazione. La trichinellosi quindi è una zoonosi parassitaria causata dall’ingestione di carne contaminata da larve di un nematode (verme) del genere Trichinella.
In Sardegna ancora si allevano animali a pascolo brado, in particolare maiali. La macellazione clandestina senza controllo sanitario e l’uso delle carni crude (per insaccati) o poco cotte (utilizzo immediato) contenenti larve incistate, sono la causa principale della trichinellosi (trichinosi). L’ingestione di carne parassitata cruda o poco cotta è l’unica modalità di contrarre l’infestazione. La trichinellosi quindi è una zoonosi parassitaria causata dall’ingestione di carne contaminata da larve di un nematode (verme) del genere Trichinella.
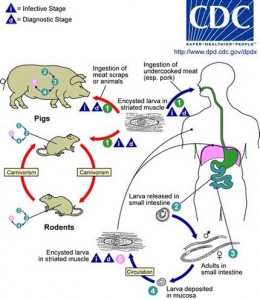
Oggi si conoscono otto specie diverse di Trichinella e altri tre fenotipi non ancora inquadrati tassonomicamente. Alcune specie sono incapsulate (T. spiralis , T. nativa, T. britovi, T. murrelli, T. nelsoni). Non hanno invece capsula la T. pseudospiralis, T. papuae, T. zimbabwensis. Una o più di queste specie sono responsabili nell’insorgenza della malattia nelle diverse latitudini e interessano, oltre all’uomo, animali diversi. Per esempio La T. spiralis è presente nelle regioni temperate e quindi anche in Sardegna, ed ha come ospite principale il maiale domestico, la maggiore fonte di infestazione per l’uomo. La T. nativa interressa le regioni nordiche e polari e ha come ospiti principali gli orsi ed i trichechi. La T. nelsoni è presente nelle regioni tropicali ed è ospitata prevalentemente dai maiali selvatici e dai facoceri. In Sardegna la specie che più di frequente causa la malattia è la Trichinella spiralis.
Il verme adulto maschio misura in media 1,5 x 0.05 mm e la femmina 3,5 x o,o6 mm. Tutti gli stadi di sviluppo del nematode si svolgono in un singolo ospite. Nel regno animale la malattia colpisce oltre 100 specie di mammiferi, uomo compreso. Tra le specie più suscettibili ci sono i maiali, i cinghiali, i cani, le volpi, i ratti, i topi ed i cavalli. Anche uccelli e rettili possono contrarre la malattia. In natura ci sono tre cicli di mantenimento del parassita: un ciclo selvatico, perpetuato dai carnivori e onnivori selvatici, un secondo ciclo si contrae da maiale a maiale, un terzo ciclo avviene da ratto a ratto. Il ciclo biologico del parassita è identico sia che interessi uomo che gli altri mammiferi recettivi all’infestazione. L’ospite infestato funge sia da ospite intermedio che da ospite definitivo dell’elminta. Una volta ingerita la carne parassitata, nello stomaco le cisti vengono digerite e da queste si liberano le larve di primo stadio (L1) che raggiungono l’intestino tenue.
Nel tenue penetrano sotto l’epitelio di rivestimento e vanno incontro, in 36 ore, a quattro mute alla fine delle quali si forma il verme adulto. Nello spessore dell’intestino le forme maschili e femminili si accoppiano. Dopo l’accoppiamento il maschio muore. A distanza di 4-7 giorni dall’infestazione, la femmina fecondata inizia a depositare le larve per un periodo di 4-16 settimane cioè fino a quando il verme adulto (femmina) non viene espulso con le feci. Ciascuna femmina produce da 500 a 1000 larve con variabilità in rapporto alla specie e all’ospite. La femmina muore dopo la deposizione delle larve. A questo punto il mantenimento della malattia dipende solo dalle larve, che entrano nei vasi linfatici, raggiungono il circolo ematico e vanno a localizzarsi elettivamente nei muscoli striati scheletrici e tra questi i più interessati sono quelli maggiormente irrorati. La reazione infiammatoria dell’organismo crea una capsula attorno alle larve che vengono immobilizzate all’interno di cisti ovalari. Il ciclo biologico del parassita continua solo se le larve contenute dai muscoli vengono ingerite da un nuovo ospite.
A distanza di 6-12 mesi dall’infestazione le cisti muscolari calcificano e questo processo causa la morte della larva. Talvolta però le larve rimangono vitali e infestanti per anni. La fonte principale dell’infestazione umana è la carne suina, consumata cruda o poco cotta, contenente larve incistate. Si tratta quindi di ingestione di prosciutto, salsicce e salame. Più raramente la fonte di infestazione è la carne di cavallo consumata con cottura insufficiente. In Sardegna la malattia si manifesta periodicamente in qualcuno dei paesi dell’interno con piccoli focolai che interessano i membri di una stessa famiglia o di piccole comunità. Gli ultimi casi sono stati segnalati in una famiglia di Orgosolo. La maggior parte delle infestazioni è asintomatica. La malattia si manifesta più o meno intensamente in rapporto all’entità della carica infestante. Il periodo intercorrente tra l’ingestione della carne parassitata e l’inizio dell’invasione dei muscoli da parte delle larve formatesi nell’intestino tenue è di circa 7 giorni.
I vermi adulti (femmine) invece vengono eliminati con le feci nella terza e quarta settimana. L’insorgenza dei sintomi e la loro entità dipendono dalla quantità di larve che invadono il tessuto muscolare. Nelle infestazioni massive il numero delle larve raggiunge e supera le 1000 per ogni grammo di tessuto muscolare. Il periodo di incubazione è di 36-73 ore e la comparsa dei sintomi coincide con la trasformazione delle larve in vermi adulti. I primi sintomi compaiono il quarto giorno successivo all’ingestione della carne infestata e riguardano l’apparato digerente, sono dovuti alla fase di invasione intestinale (o fase enterica) causata dai vermi adulti e comprendono anoressia, nausea, vomito, dolori addominali e qualche volta diarrea. In questa fase può esser presente una febbre moderata. Nelle infezioni massive la diarrea può essere profusa e possono comparire anche cefalea, vertigini ed intensa astenia. Nei 7-10 giorni compaiono i sintomi dovuti alla fase di invasione muscolare (o fase parenterale) da parte delle larve L1. I muscoli più colpiti sono i più intensamente vascolarizzati: i muscoli del capo, il diaframma, i muscoli intercostali. Il segno più precoce della malattia è l’edema del volto, in particolare delle palpebre e di tutta la regione peri orbitaria. Successivamente la tumefazione interessa i muscoli peri orbitari, massetere, muscoli del collo e laringe.
Altri muscoli interessati che non dànno manifestazioni visibili sono i muscoli intercostali e il diaframma. Le zone dei muscoli maggiormente interessate sono quelle peri tendinee e peri articolari. I muscoli sono dolenti anche a riposo e il dolore viene esacerbato dalla respirazione, dalla masticazione e dalla deglutizione. I segni generali presenti in questa fase sono la febbre elevata, disturbi del sensorio, prostrazione generale e cefalea. Talvolta sulla cute compare una eruzione di tipo orticarioide o morbilliforme. Dopo 3-4 settimane dall’infestazione si ha un miglioramento delle condizioni generali con scomparsa della febbre (fase di convalescenza) e diminuzione dei dolori muscolari segni della scomparsa dell’infiammazione. In alcuni casi permane per tanti mesi una sintomatologia muscolare caratterizzate da contratture ed ipotrofie. Più raramente la malattia assume un decorso più grave dovuto all’interessamento del sistema nervoso centrale che si manifesta con sindrome meningea, convulsioni, deficit motori e disturbi psichici. Il cuore può essere interessato da miocardite che può causare disturbi del ritmo, ipotensione ed arrivare persino allo scompenso cardiaco.
Il laboratorio evidenzia costantemente un intenso aumento dei granulociti eosinofili, del CPK, delle transaminasi, del LDH e delle gammaglobuline. La diagnosi non è sempre agevole. All’inizio la malattia può essere confusa, a seconda della stagione d’insorgenza, con una tossi-infezione alimentare o una salmonellosi, d’inverno con una sindrome influenzale. In fase tardiva invece può simulare una malattia reumatica o una connettivite (in particolare la dermatomiosite). L’anamnesi è fondamentale, il laboratorio può dare una conferma indiretta immediata. La conferma diretta si può avere solo con una biopsia muscolare eseguita in fase di invasione con dimostrazione delle forme larvali incistate all’interno delle fibre muscolari. Nella maggioranza dei casi la prognosi quod vitam e quoad valetudinem è buona. Nelle forme massive è necessario riservarsi la prognosi per possibili complicazioni neurologiche e cardiache (encefalite e miocardite).
La terapia si basa sulla somministrazione orale di farmaci benzimidazolici come il mebendazolo (7,5 mg/kg x2/die per 3 giorni) che distruggono i vermi adulti impedendo l’emissione delle larve. Questo farmaco è attivo anche sulle larve incistate. Nelle forme massive è utile ed efficace una terapia cortico steroidea per via generale. La prevenzione migliore: cottura delle carni almeno a 77°C o congelamento a -23°C per almeno 10 giorni. Salatura, affumicatura, essicazione spesso risultano inefficaci, almeno a breve termine. Lo stesso dicasi per la cottura con forni a microonde.
